多学科会诊|处于慢性肾脏病终末期的活动性ANCA相关性血管炎的治疗
多学科会诊病例分享(二)
 3月12日下午,原北京大学第一医院院长章友康教授,北京中医药大学东直门医院肾内科学术带头人刘玉宁教授,北京大学航天临床医学院肾内科主任肖跃飞教授和呼吸科兰学立主任在北京中西医结合肾脏疑难病会诊中心进行了多学科联合会诊,会诊由章友康教授主持。申请会诊的病例来自会诊中心广东分中心-广东省中医院。会诊采取线上远程连线视频会诊,会诊专家围绕疑难病,听取病历介绍,认真研究、分析、讨论患者资料,为患者提供了个体化精准诊断和优化的治疗方法。
3月12日下午,原北京大学第一医院院长章友康教授,北京中医药大学东直门医院肾内科学术带头人刘玉宁教授,北京大学航天临床医学院肾内科主任肖跃飞教授和呼吸科兰学立主任在北京中西医结合肾脏疑难病会诊中心进行了多学科联合会诊,会诊由章友康教授主持。申请会诊的病例来自会诊中心广东分中心-广东省中医院。会诊采取线上远程连线视频会诊,会诊专家围绕疑难病,听取病历介绍,认真研究、分析、讨论患者资料,为患者提供了个体化精准诊断和优化的治疗方法。
请会诊单位:广东省中医院
会诊病例:ANCA相关性血管炎
患者信息:女,72岁,汉族,已婚。
发病情况及诊治经过:患者于13余年前体检时发现血肌酐升高,但无特殊不适,遂于广东省人民医院门诊就诊,予以口服中药治疗(具体不详),未行系统诊治。后于2019年开始出现纳差、精神疲惫、小便夹有少许泡沫,于04-11至广东省人民医院查生化:白蛋白39.4g/L,尿素18.70mmol/L,肌酐289umol/L,钾离子5.76mmol/L。后于4月24日在我院门诊就诊,考虑为慢性肾脏病,予肾衰保守治疗,但效果不佳。后于2019-08-06在我科住院治疗完善相关检查,考虑诊断ANCA相关性血管炎,但因双肾缩小未行肾穿刺活检。遂于8月12-14日予静脉甲泼尼龙0.25g冲击治疗,08-14后予改口服尤甲泼尼龙20mg qd并加用羟氯喹0.2g bid口服治疗,经对症治疗后好转出院。出院后门诊规律复诊,激素逐渐减量。现维持甲泼尼龙4mg qd治疗。1周前患者面部及双下肢浮肿较前加重,查血肌酐724umol/L,较前明显上升,伴右胁疼痛,精神稍疲倦,无咳嗽咯痰,无发热,无胸闷心悸,无恶心呕吐,纳眠差,小便量可,夜尿多,今为求系统诊治,门诊以“慢性肾脏病5期、ANCA相关性血管炎”收入我科。
入院症见:神清,精神稍疲倦,纳差,颜面及双下肢中度浮肿,无恶寒发热,无咳嗽咯痰,无胸闷胸痛,无腹胀、腹痛、腹泻,无腰痛,无关节疼痛,无皮肤皮疹,眠差,大便调。
既往史:2型糖尿病病史23年余,降糖方案:诺和锐特充早餐前4 u 午餐前8u 晚餐前8 u治疗,血糖控制可。有痛风病史6年余。2019年10月发生带状疱疹,现遗留右胁疼痛。否认冠心病、高血压等其他内科病史,否认肝炎、结核等传染病更。否认手术、重大外伤及输血史。个人史:否认有药物、食物及接触物过敏史,否认不良嗜好。
家族史:
家人体健,否认家族遗传病史。
身体状态:体温:36℃;脉搏:89次/分;呼吸:20次/分;血压:162/78mmHg;面部:满月脸,贫血貌,无红斑;双肺:双肺呼吸音清,未闻及干湿性啰音;心脏:心律齐,各瓣膜听诊区未闻及杂音;腹部:腹软,无压痛、反跳痛及肌紧张;四肢:双下肢中度浮肿。
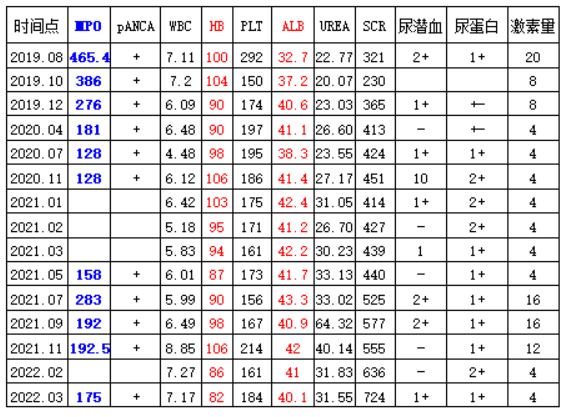
辅助检查:入院查1、血常规:WBC:*10E9,NE%:%,Hb:82g/L,PLT:*10E12;2、血生化:Urea:31.55mmol/L,Cr:724umol/L,TCO2:16.3mmol/L,TP:61.5g/L,ALB:g/L,TC:mmol/L,TG:mmol/L,Ca:1.97mmol/L,P:1.83mmol/L;3、红细胞沉降率(ESR) 38mm/h;4、糖化血红蛋白 正常;5、免疫6项:IgG:70.3g/L;6、全段甲状旁腺激素测定 503pg/mL;7、传染病检查:阴性;8、凝血:FIb:4.06g/L,DDi:0.59mg/L;9、尿常规:蛋白质1+,葡萄糖-,尿潜血1+,白细胞 1+,红细胞10.6个/HP;10、24小时尿蛋白定量 1021.3g/24h;11、彩超:右肾大小约6.4×3.3cm,实质厚约10cm,左肾大小约7.1×3.7cm,实质厚约10cm。提示:双肾体积缩小,实质回声增强,血供稀少;12、心脏超声:左室壁稍厚,二尖瓣少量返流,少量心包积液,左室舒张功能减退;13、心电图:窦性心律,左心房负荷增加可能;14、CT:胸部CT结果未回;
初步诊断:
中医诊断:慢性肾衰(脾肾两虚血淤证)
西医诊断:
1、慢性肾脏病5期2、ANCA相关性血管炎3、痛风性关节炎4、慢性肾脏病贫血5、2型糖尿病伴有并发症6、后天性肾囊肿(右肾)7、胆囊结石不伴有胆襄炎(泥沙样)8、带状疱疹神经痛
现在治疗:中医治疗:海昆肾喜胶囊0.44g tid,肾康注射液 60ml ivd,艾灸、耳穴压豆西医治疗:1、抑制免疫:甲泼尼龙4mg qd po2、护胃:艾司奥美拉唑20mg qd3、补钙:碳酸钙颗粒0.6g qd、骨化三醇0.25ug qn4、降压:拜新同30 mg bid5、降糖:诺和锐特充早餐前4 u 午餐前8u晚餐前8 u6、其他并发症:促红素、碳酸氢钠、酮酸制剂
申请会诊需要解决问题:该患者是否有积极治疗的机会?若可积极治疗,方案该如何选择?如激素+免疫抑制剂,或利妥昔单抗。中医药该如何切入?专家会诊意见
初步诊断
中医诊断:慢性肾衰(脾肾两虚血淤证)
西医诊断:
①慢性肾脏病5期
②ANCA相关性血管炎
③痛风性关节炎
④慢性肾脏病贫血
⑤2型糖尿病伴有并发症
⑥后天性肾囊肿(右肾)
⑦胆囊结石不伴有胆囊炎(泥沙样)
⑧带状疱疹神经痛
会诊意见
中医诊断:肾衰病--脾肾阳虚,湿热血瘀。
西医诊断:
①慢性肾脏病5期
②ANCA相关性血管炎
③痛风性关节炎
④慢性肾脏病贫血
⑤2型糖尿病伴有并发症
⑥后天性肾囊肿(右肾)
⑦胆囊结石不伴有胆囊炎(泥沙样)
⑧带状疱疹神经痛
完善检查
血沉、C反应蛋白、MPO
治疗方案
西医方案:
结合患者病史,诊断血管炎成立,目前已至终末期肾脏病,但是血管炎诊断指标及活动指标看,仍然存在血管炎活动,意见如下:
1、在严密观察病情的情况下,可适当加量激素,必要时加用环磷酰胺,以控制血管炎活动及靶器官损害的进一步加重。
2、丙种球蛋白冲击治疗,以提高机体免疫功能。
3、纠正贫血及酸中毒,完善相关检查进一步查找贫血原因。
4、积极控制糖尿病。
中医方案:
小血管即中医的络脉,小血管炎为毒损络脉所致。患者有严重的肾损害,是以热毒浸淫肾络,导致络体严重受损,络血外溢,血滞于肾小囊,反过来压迫络道,从而导致肾络瘀阻,随着病情进展,肾络内外之瘀血则可息以成积。络积既成,则一则耗伤正气,毁坏肾体,致使肾体萎缩,肾实质纤维化;二则导致肾关开阖启闭失常,以致精微外漏,溺毒内聚。患者精神疲倦、夜尿增提示患者本虚证主要为肾阳虚证。病机属脾肾阳虚,毒损肾络,络瘀成积,治以温补肾阳,化瘀通络,软坚散结。中药处方:详见手写处方。
日常防护与病情告知
1、低盐低脂低磷优质低蛋白低嘌呤饮食、糖尿病饮食。
2、畅情志,节饮食,避免劳累。
3、预防感染。



